Ответы к тестам НМО: "Перелом дистального конца лучевой кости (по утвержденным клиническим рекомендациям)-2021"
1. В каких случаях целесообразно в послеоперационном периоде фиксировать лучезапястный сустав?
1) в случаях развития синдрома Зудека;
2) во всех случаях после операции до спадения отека;
3) если во время операции определяются признаки остеопороза оперируемой кости;+
4) если у лечащего врача во время операции возникают сомнения в стабильности остеосинтеза.+
2. В качестве методов хирургического лечения у пациентов с переломом дистального конца лучевой кости можно использовать
1) закрытую репозицию, остеосинтез спицами;+
2) наложение наружных фиксирующих устройств с использованием компрессионно-дистракционного аппарата внешней фиксации;
3) открытую репозицию, накостный мостовидный остеосинтез пластиной;+
4) открытую репозицию, накостный остеосинтез пластиной (предварительно моделированной, т. е. ладонной, тыльной и др.).+
3. Всем пациентам с переломом дистального конца лучевой кости, которым планируется проведение хирургического лечения, на этапе предоперационной подготовки рекомендованы следующие лабораторные исследования
1) анализ крови биохимический общетерапевтический;+
2) анализ крови на кальциферол;
3) коагулограмма (ориентировочное исследование системы гемостаза);+
4) общий (клинический) анализ крови;+
5) общий (клинический) анализ мочи.+
4. Если аппарат блокирует движения в лучезапястном суставе, то разработка пассивных движений возможна
1) возможна разработка пассивных движений только пальцами;+
2) какая-либо разработка даже пальцами невозможна;
3) на следующий день можно осуществлять попытки движений в лучезапястном суставе;
4) только после демонтажа аппарата.+
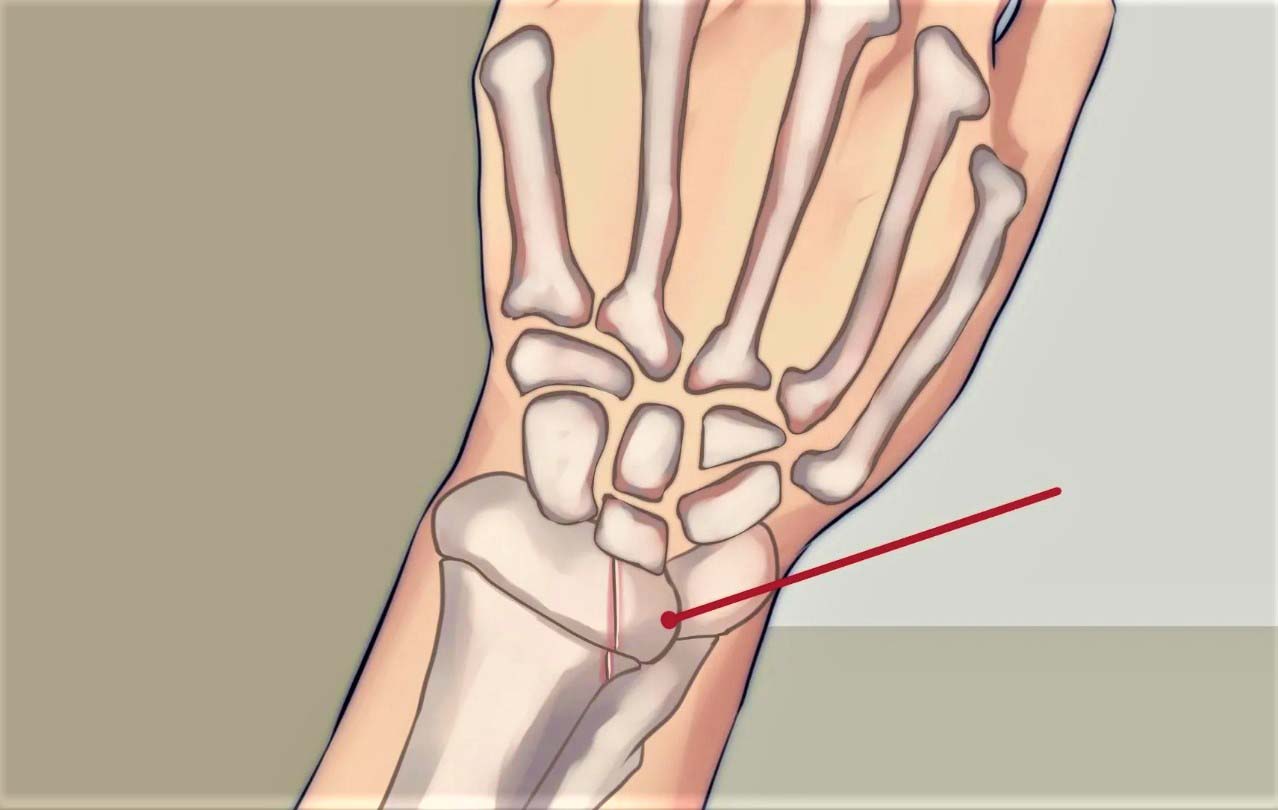
5. К перелому дистального конца лучевой кости относится
1) перелом головки лучевой кости;
2) перелом локтевого отростка;
3) перелом нижней трети лучевой кости с наиболее частым повреждением дистального метаэпифиза;+
4) перелом нижней трети лучевой кости со смещением отломков.
6. Какая анестезия рекомендована при закрытой ручной репозиции при переломах дистального конца лучевой кости?
1) внутривенная анестезия;
2) местная;+
3) общий наркоз;
4) проводниковая.+
7. Клиническая картина перелома дистального конца лучевой кости включает
1) болевые ощущения в покое;+
2) боли только при активных движениях в лучезапястном суставе;
3) возможная иррадиация боли выше или ниже уровня перелома;+
4) жалобы на боль в месте локализации перелома.+
8. Наиболее часто перелом дистального конца лучевой кости встречается
1) у детей;
2) у мужчин трудоспособного возраста;
3) у пожилых женщин;+
4) у спортсменов смешанных видов единоборств.
9. Обязательным инструментальным методом исследования при переломе дистального метаэпифиза лучевой кости
1) выполнение рентгенографии лучезапястного сустава в двух проекциях;+
2) компьютерная томография;
3) магниторезонансная томография;
4) ультрасонография.
10. Оперативное лечение противопоказано при следующих состояниях
1) инсульт в анамнезе;
2) инфаркт в анамнезе;
3) наличие гнойно-воспалительного процесса любой локализации;+
4) сенильная деменция;+
5) травматический шок;+
6) тяжелое общесоматическое состояние пациента.+
11. Перелом Коллиса характеризуется
1) дистальный отломок несколько пронируется и смещается в ладонную сторону;
2) дистальный отломок смещается в тыльную и лучевую сторону;+
3) кисть находится в положении разгибания;+
4) кисть находится в положении сгибания.
12. Перелом Смита характеризуется
1) дистальный отломок несколько пронируется и смещается в ладонную сторону;+
2) дистальный отломок смещается в тыльную и лучевую сторону;
3) кисть которой находится в положении разгибания;
4) кисть которой находится в положении сгибания.+
13. Переломы дистального метаэпифиза лучевой кости чаще всего возникают
1) при выкручивании руки;
2) при осевой тяге (резко потянуть рука);
3) при падении на вытянутую руку;+
4) при ударе тяжелым предметом по руке.
14. Показаниями для выполнения компьютерной томографии являются
1) перелом дистального метаэпифиза лучевой кости с переходом на суставную поверхность;
2) перелом дистального метаэпифиза лучевой кости со смещением;
3) при недостаточной информативности рентгенографии лучезапястного сустава, с целью уточнения диагноза и планирования оперативного лечения.+
15. Показаниями для госпитализации в медицинскую организацию являются
1) внутрисуставной закрытый перелом типа С со смещением;+
2) наличие выраженного болевого синдрома в области локтевого сустава;+
3) переломы типа А без смещения отломков;
4) переломы типа А и B в случаях неудовлетворительной репозиции или вторичного смещения в иммобилизационной повязке.+
16. Показаниями для консервативного лечения переломов дистального отдела лучевой кости рекомендованы
1) нестабильные переломы со смещением (тип В-С);
2) нестабильные переломы со смещением (тип В-С) при тяжелом соматическом состоянии больного и наличии противопоказаний для оперативного лечения;+
3) переломы без смещения (тип А по классификации АО);+
4) стабильные переломы со смещением (в случаях удовлетворительного исхода однократной закрытой ручной репозиции) (тип А-В).+
17. Показаниями к выписке пациента из медицинской организации являются
1) активизация пациента;+
2) гладкий послеоперационный период;+
3) регрессирование болевого синдрома;+
4) снижение болевого синдрома.
18. При выполнении мостовидного остеосинтеза пластиной реабилитацию можно начинать
1) на следующие сутки после операции;+
2) через 10-12 дней после снятия швов;
3) через 4 недели после появления признаков консолидации.
19. При переломах дистального конца лучевой кости без смещения с целью иммобилизации рекомендовано наложение иммобилизационной повязки
1) от головок пястных костей до верхней трети плечевой кости;
2) от дистальной ладонной складки до средней трети плеча в положении физиологического разгибания в кистевом суставе;
3) от дистальной ладонной складки до средней трети предплечья в положении 600 сгибания в кистевом суставе;
4) от дистальной ладонной складки до средней трети предплечья в положении физиологического разгибания в кистевом суставе.+
20. Процесс сращения поврежденной кости с восстановлением ее целостности, при котором происходит рассасывание погибших элементов и образование новых костных структур носит название
1) артродезация;
2) интерпозиция;
3) консолидация;+
4) репозиция.
21. Рекомендации пациенту после наложения гипсовой лонгеты при переломе лучевой кости без смещения включают следующее
1) активные движения пальцами кисти разрешаются после рентгенологических признаков консолидации;
2) активные движения пальцами кисти разрешаются со 1-го дня после перелома;+
3) после исчезновения отека и болевого синдрома необходимо начинать активные движения в локтевом суставе;+
4) при явлениях нарушения кровообращения лонгету можно снять;
5) при явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают.+
22. Рекомендовано выполнение контрольной рентгенографии лучезапястного сустава для исключения рецидива смещения после ручной закрытой репозицию отломков
1) через 14-16 суток;
2) через 2 месяца;
3) через 2-3 суток;+
4) через 7–10 суток.
23. Рентгенологические признаки синдрома Зудека
1) деформирующий остеоартроз локтевого сустава;
2) деформирующий остеоартроз лучезапястного сустава;
3) неравномерный («пятнистый») остеопороз;+
4) остеосклероз суставных поверхностей.
24. Синдром Зудека проявляется
1) истончением, синюшностью кожа на тыле кисти;+
2) ограничением движений в локтевом суставе;
3) ограничением движений в плечевом суставе;
4) ограничением и болезненностью при движениях в пальцах кисти;+
5) тугим отеком пальцев и кисти.+
25. Создание неподвижности или уменьшение подвижности частей тела при некоторых заболеваниях и главным образом при повреждениях называется
1) иммобилизация;+
2) интерпозиция;
3) консолидация;
4) репозиция.
26. Срок иммобилизации при переломах типа А составляет
1) до 10-12 недель;
2) до 4-6 недель;+
3) до 8-10 недель;
4) до рентгенологических признаков консолидации.
27. У пациентов с переломом дистального конца лучевой кости показаниями к хирургическому лечению являются
1) внутрисуставной закрытый перелом типа А без смещения;
2) внутрисуставной закрытый перелом типа С со смещением;+
3) вторичного смещения в иммобилизационной повязке;+
4) переломы типа А и B в случаях неудовлетворительной репозиции.+
28. Хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений носит название
1) остеорегенерация;
2) остеорепарация;
3) остеосинтез;+
4) репозиция.
29. Хирургическое вмешательство при переломе, заключающееся в устранении смещения и сопоставлении костных отломков с целью восстановления нормальных анатомических соотношений носит название
1) остеоиндукция;
2) остеосинтез;
3) регенерация;
4) репозиция.+
30. Целью назначения нестероидных противовоспалительных и противоревматических препаратов у пациентов с при переломах дистального конца лучевой кости является
1) для купирования развития синдрома Зудека;
2) для снижения отека;
3) купирование признаков воспаления;+
4) уменьшение выраженности болевого синдрома.+